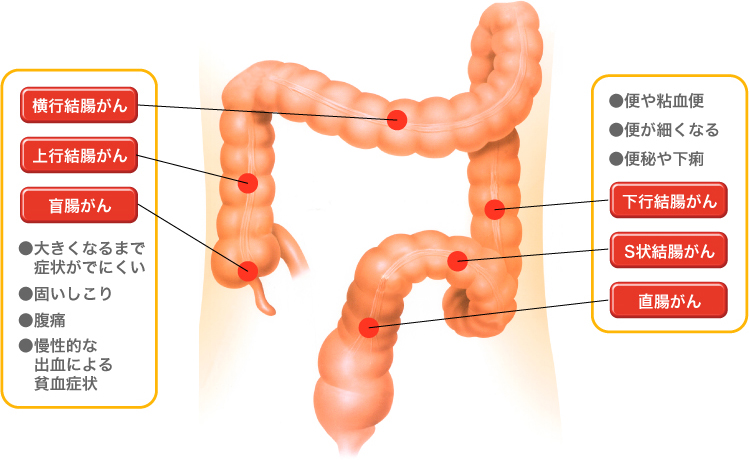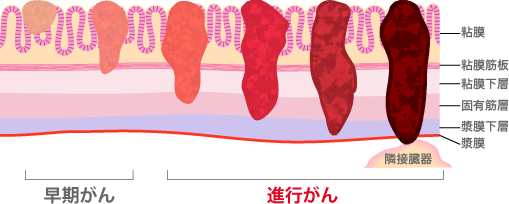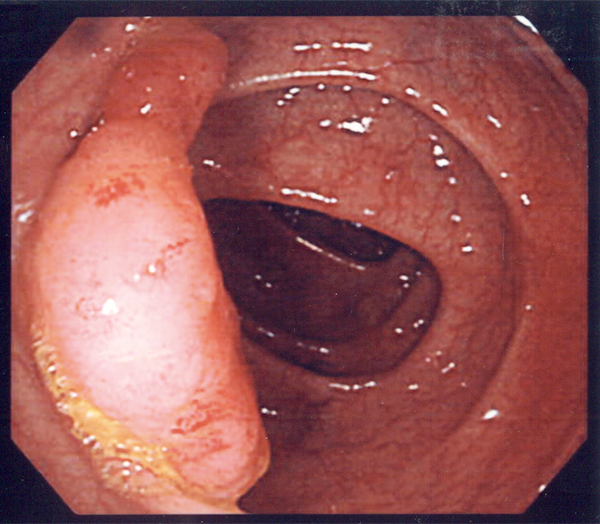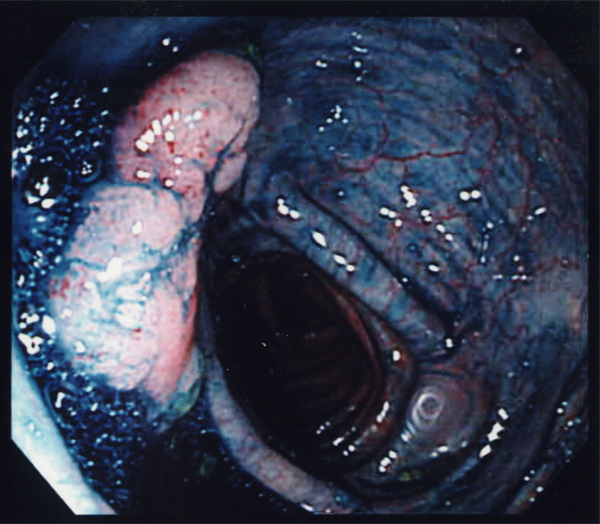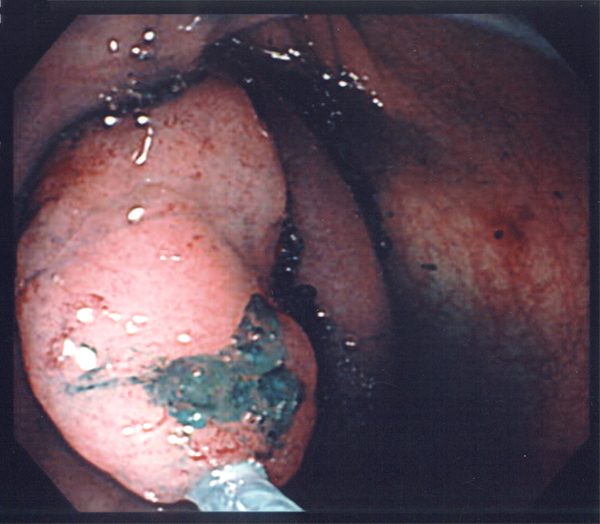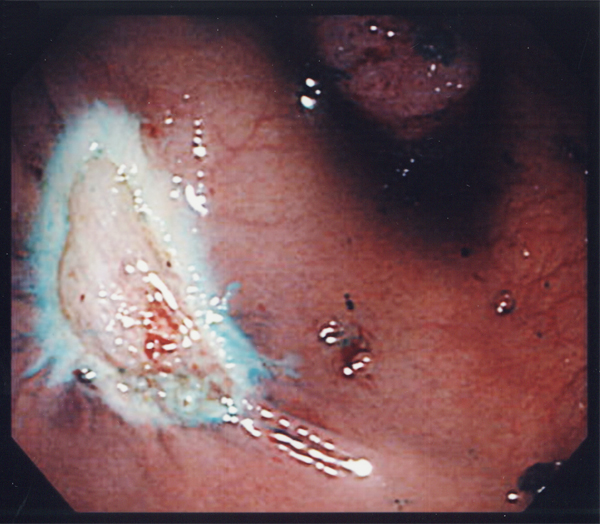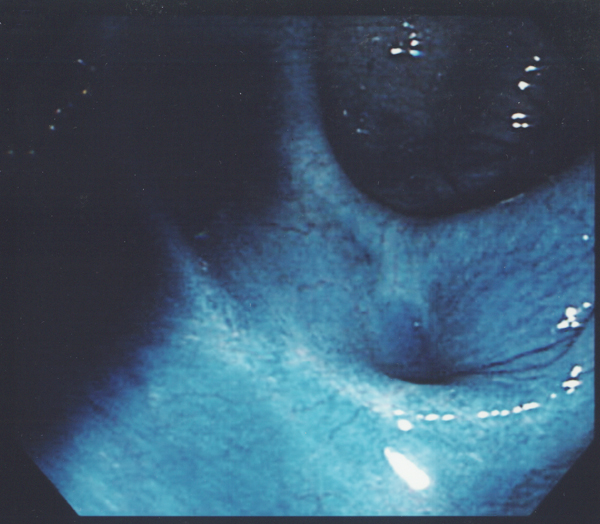
内視鏡による治療法では、リンパ節転移がないと判断された早期がんが対象となります。開腹手術に比べて切除部位が小さく、出血や痛みも少ないため患者さんにとって負担が少ないことが大きなメリットです。切除した部分は取り出し、組織を調べ、場合によっては追加切除を行いがんの病巣を完全に切除します。一方、内視鏡治療には出血、穿孔のリスクがあるため、慎重な操作が求められます。
ポリペクトミー:
隆起した病変にはポリペクトミーといって、高周波スネアとよばれる金属の輪の中にがんを取り込み、しばり、通電することにより切除します。

内視鏡的粘膜切除術(Endoscopic mucosal resection):EMR
隆起していない病変、表面型の腫瘍にも内視鏡による切除を可能にした方法です。粘膜下層に生理食塩水などを注入することにより、病巣を固有筋層から浮かせて高周波を用いて切り取る方法です。
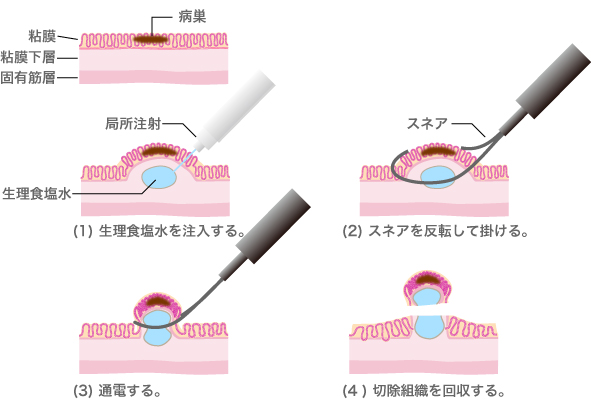
大腸がんに対して行われている内視鏡治療はポリペクトミー、EMRのほか、ホットバイオプシーといって、ポリペクトミーのように腫瘍をひっぱりあげ、把時し、高周波電流を通電することによって腫瘍を摘除する方法が行われます。
大腸の早期がんの初回治療では約60%に内視鏡による治療が行われるようになり、手術に比べて患者さんの負担が軽減し、術後の生活の質も向上しました

早期がんは開腹手術せずに大腸内視鏡で取り去ることができるようになり、早期大腸がん全体の約60%は内視鏡による治療を行うようになりました。しかし、大腸内視鏡で摘除できないないがんは、深達度、リンパ節への転移、遠隔転移(大腸がんの場合は肝臓と肺に転移する傾向)の3つの状態に基づいて切除範囲を決め、開腹手術を行います。

化学療法は手術後に残された可能性のあるがんをたたくこと、それとともに再発をふせぐことを目的とした補助療法と、手術不可能な場合の代替の手段として選択されます。
放射線療法は直腸がんに対して補助療法として行われています。がんに放射線をあて治療する方法です。
|